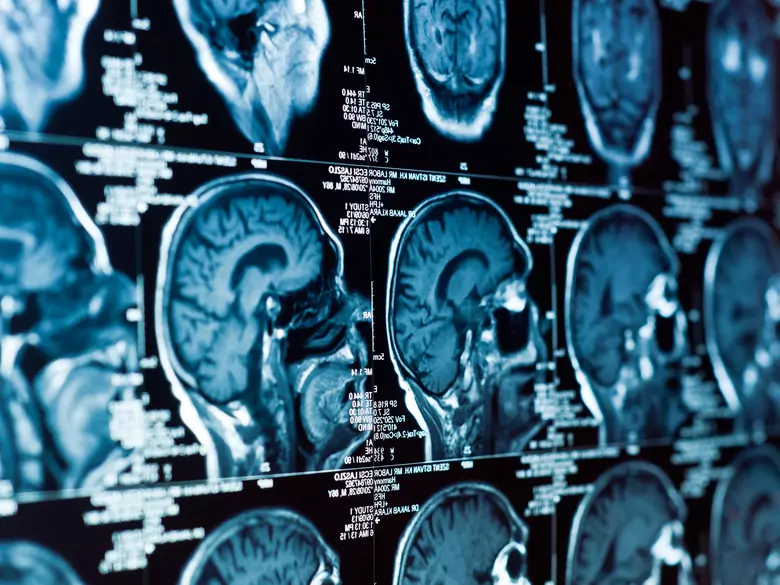
Stwardnienie rozsiane jest chorobą, która trwa przez całe życie. Diagnozowane jest przez lekarza specjalistę - neurologa, przy współpracy innych lekarzy. Diagnostyka wymaga zebrania bardzo dokładnego wywiadu od chorego i członków jego rodziny, a następnie zbadaniu chorego. Kolejnym etapem jest przeprowadzenie kolejnych badań. Pomimo braku możliwości całkowitego wyleczenia choroby, można z nią żyć i funkcjonować normalnie.
Reklama: